A krónikus vesebetegség és a perioperatív kimenetel összefüggése az akut alsó végtagi revaszkularizációt követően
Aug 11, 2023
Háttér:
Kevés adat áll rendelkezésre arra vonatkozóan, hogy a krónikus vesebetegség stádiumainak előrehaladása milyen hatással van az akut végtag-ischaemia miatti revaszkularizációt követő kimenetelekre. Jelen tanulmány a krónikus vesebetegség és a kórházi mortalitás, az amputáció és az erőforrás-felhasználás összefüggését vizsgálta az akut végtag-ischaemia miatti revaszkularizációt követően egy országosan reprezentatív kohorsz segítségével.Mód:A 2016–A 2018-as országos fekvőbeteg-mintát lekérdezték, hogy azonosítsák az alsó végtagi akut végtagi ischaemiában szenvedő, sebészeti és/vagy endovaszkuláris beavatkozást igénylő összes felnőtt kórházi kezelést. A betegeket a krónikus vesebetegség jelenléte és súlyossága szerint csoportosították: nincs krónikus vesebetegség, krónikus vesebetegség 1–3 (krónikus vesebetegség 1-3 stádium), krónikus vesebetegség 4–5 (krónikus vesebetegség 4-5. stádiuma), és végstádiumú vesebetegség. Többváltozós logisztikus és lineáris modelleket használtunk a krónikus vesebetegség stádiumának és az érdeklődésre számot tartó kimeneteleknek való összefüggésének értékelésére.Eredmények:A becslések szerint 82 610 vizsgálati kritériumoknak megfelelő beteg 14,8%-ának volt krónikus vesebetegsége.krónikus vesebetegség1–3: 63,4%, krónikus vesebetegség 4–5: 12,1%, végstádiumú vesebetegség: 24,5%). Azokhoz képest, akikkelkrónikus vesebetegség, krónikus vesebetegségA betegek átlagosan idősebbek voltak, gyakrabban nők, és magasabb volt a medián Elixhauser komorbiditási indexük. Aa krónikus vesebetegség súlyosbodásaa kiigazítatlan halálozási arányok fokozatos növekedésével (4,7%-kal) volt összefüggésbe hozhatónincs krónikus vesebetegség12,6%-ravégstádiumú vesebetegség, P < 0,001). A kockázat kiigazítását követően csak a végstádiumú vesebetegség volt összefüggésben a halálozási esély növekedésével (korrigált esélyhányados 3,10, 95%-os konfidencia intervallum 2,28–4,22) és a végtag amputációja (korrigált esélyhányados 1,99, 95%-os konfidencia intervallum 1,59–2,48) a krónikus vesebetegségben nem szenvedő betegekhez képest. Hasonlóan haladvakrónikus vesebetegség stádiumamegnövelte a hosszabb tartózkodás esélyét és a kórházi kezelés költségeit.Következtetés:Fejlettveseműködési zavargyengébb perioperatív eredményeket és nagyobb egészségügyi kiadásokat mutatott a vizsgált populációban. Ezekmegállapításaitazt jelenti, hogy az akut végtag-ischaemia revaszkularizáció során a minőségjavító erőfeszítéseknek meg kell célozniuk a betegeketkrónikus vesebetegség 4–5 ésvégstádiumú vesebetegség.

IDE KATTINTVA ISMERHET MEG AZ ÚJ VESEBETEGSÉGEKRE SZÁMÍTOTT GYÓGYNÖVÉNYI CISTANCCHET
BEVEZETÉS
A krónikus vesebetegség (CKD) becslések szerint 26,3 millió felnőttet érint az Egyesült Államokban, és évente körülbelül 114 milliárd dollárt tesz ki a Medicare kiadásaiból [1]. A vese megnyilvánulásai mellettCKDerősen összefügg a szisztémás ateroszklerózissal,vaszkuláris meszesedés, és trombózis, ami fokozott kockázatot jelent a betegek számáraposztoperatív szövődmények[2,3]. Erről a megfigyelésről több tanulmány is beszámolt, amelyek a perioperatív kimeneteleket vizsgálták súlyos szív- és nem szívműtéten átesett CKD-s betegeknél [4,5].
Az egyik leggyakoribb vaszkuláris vészhelyzet, az akut végtag-ischaemia (ALI) a regionális perfúzió hirtelen csökkenése miatt következik be, ami a fájdalomtól a szövetvesztésig terjedő megnyilvánulási skálát eredményez. Korábbi munkák 15-50%-os amputációs rátáról számoltak be az alsó végtagi ALI-ban szenvedőknél [6]. Ezen túlmenően, a CKD szerepet játszik az alsó végtagi revaszkularizációt követő amputációk és visszafogadások szignifikánsan magasabb arányában [7]. A CKD és az alsó végtagi revaszkularizáció eredményeit ALI esetén vizsgáló rendelkezésre álló irodalom azonban általában kevés, idejétmúlt, és nem veszi figyelembe a revascularisatiós stratégiák elmúlt 2 évtizedben bekövetkezett változását [8,9].
Ezenkívül a CKD súlyosságának és az alsó végtagi revascularisatió kimenetelének összefüggését nem tisztázták. A jelen tanulmány országosan reprezentatív betegcsoportot használt fel a CKD stádiuma és a klinikai kimenetelek közötti összefüggés vizsgálatára az alsó végtagi ALI-ben szenvedők körében.
Feltételeztük a mortalitás, az amputáció és az erőforrás-felhasználás kockázatának fokozatos növekedését a krónikus vesebetegség súlyosságának növekedésével.

MÓD
Ez egy retrospektív tanulmány volt a 2016–2018-as Országos Fekvőbeteg-minta (NIS) felhasználásával. Az Egészségügyi Kutatási és Minőségügyi Ügynökség az Egészségügyi Költségek és Felhasználási Projekt részeként fenntartott NIS a legnagyobb, kizárólag fizető fekvőbeteg-adatbázis, és az Egyesült Államokban évente kórházi kezelések körülbelül 97%-áért felelős. A NIS 48 állami fekvőbeteg-adatbázisból gyűjt adatokat, és információkat tartalmaz a betegek demográfiai adatairól, a kórházi jellemzőkről, valamint a betegségek nemzetközi osztályozása, tizedik kiadás (ICD{5}}) kódjait használó diagnózisokról és eljárásokról.
Az alsó végtagi ALI miatt nyílt sebészeti, endovaszkuláris és hibrid revaszkularizáción átesett összes felnőttet (18 évesnél idősebb) az ICD{1}} diagnózis és az eljárás kódjainak kombinációjával azonosítottak (1. kiegészítő táblázat). Amint azt Kolte és munkatársai korábban beszámolták, mind a nem szelektív, mind az elektív kórházi kezeléseket figyelembe vettük. Bár a végtagot veszélyeztető ischaemiában szenvedő ALI-betegek többségét nem szelektíven veszik fel, az indolensebb tünetekkel járó alcsoport elektív alapon kórházba kerülhet. Az ilyen felvételi kritériumok a veszélyeztetett végtagokkal és visszafordíthatatlan ischaemiával rendelkező betegeket érintik. vagy életképes végtagok az alsó végtag szubakut ischaemiájával [10]. A beavatkozás nélküli diagnosztikai angiográfiát vagy a kulcsadatok hiányát tartalmazó rekordokat (2,2%) kizártuk a további elemzésből (1. ábra).
A betegek és a kórház jellemzőit, beleértve az életkort, a nemet, a rasszt, az elsődleges biztosítást fizetőt, a kórházi régiót és az oktatási státuszt, a NIS adatszótár szerint határozták meg [11]. Az Elixhauser komorbiditási indexet a krónikus társbetegségek terhének számszerű táblázatba foglalására használták a kohorszban [12]. Az ICD-10 diagnosztikai kódokat használták a betegek nem-CKD (NCKD), CKD 1–3. stádiumok (CKD1–3), CKD 4–5. stádiumok (CKD4–5) és végstádiumú vesebetegségek csoportosítására. ESRD) csoportok, a korábban meghatározottak szerint [4]. A súlyos nemkívánatos eseményt (MAE) szív- és érrendszeri és légúti szövődmények együtteseként határozták meg, amint azt korábban máshol leírták [13]. A kórházi kezelési költségeket úgy számították ki, hogy a központ-specifikus költség-díj arányokat alkalmazták a teljes kórházi kezelési díjhoz, és korrigálták az inflációval a 2018-as személyes egészségügyi index segítségével. Az érdeklődés elsődleges eredménye a kórházon belüli mortalitás volt, míg a másodlagos végpontok az alsó végtag amputációja, a MAE, a nem otthoni elbocsátás, valamint a tartózkodási idő indexe (LOS) és a kórházi kezelési költségek voltak.
A kategorikus változókat arányszámként (%), a folytonos változókat pedig interkvartilis tartományú (IQR) mediánként jelentik. A csoportok közötti különbségek összehasonlítására χ2 és Kruskal–Wallis teszteket használtunk. Többváltozós logisztikus és regressziós modelleket fejlesztettek ki, hogy felmérjék a CKD stádium és az érdeklődésre számot tartó eredmények független összefüggését. A modell kovariánsait az Elastic Net regularizálással választottuk ki, amely csökkenti a kollinearitást és büntetéseket alkalmaz a túlillesztés mérséklésére. Röviden, ez a változó szelekciós megközelítés lehetővé tette statisztikailag szignifikáns és klinikailag releváns változók bevonását, miközben minimálisra csökkentette a torzítást azáltal, hogy csökkenti az előrejelzés egy adott változótól való függőségét [14]. A regressziós kimenetek korrigált esélyhányadosként (AOR) vagy béta-együtthatóként (s) vannak jelentve 95%-os konfidenciaintervallumokkal (95% CI). Minden statisztikai elemzést a Stata 16.1 (StataCorp, College Station, TX) segítségével végeztünk. Ezt a tanulmányt a Los Angeles-i Kaliforniai Egyetem Intézményi Ellenőrző Testülete mentesítette a teljes körű felülvizsgálat alól.

EREDMÉNYEK
Az ALI miatt revaszkularizáción átesett betegek jellemzői. A becslések szerint 82 610 beteg közül, akik megfeleltek a felvételi kritériumoknak, 14,8%-ának volt CKD. Ezen betegek többsége (63,4%) CKD1–3-ban szenvedett, míg 12,1% és 24,5% CKD4–5, illetve ESRD diagnózist hordozott. NCKD társaikhoz képest a CKD betegek átlagosan idősebbek voltak (72 [62–81] vs 66 [57–74] év, P < 0,001), gyakrabban voltak nők (45,5% vs 41,2%, P < 0,001). , és magasabb volt az Elixhauser komorbiditási index mediánja (5 [4–6] vs 3 [2–4], P < 0,001). Ezenkívül a cukorbetegség, a magas vérnyomás és a koszorúér-betegség gyakoribb volt az összes CKD-csoportban, mint az NCKD-ben. Amint a 3. kiegészítő táblázat mutatja, az ALI-betegeknél alkalmazott revaszkularizációs stratégiák sebészeti (52,6%), endovaszkuláris (36,7%) és hibrid (10,7%) megközelítést tartalmaztak. Az NCKD csoport nagyobb valószínűséggel esett át sebészi revaszkularizáción (53,5% vs 35,8%, P < 0,001), míg az ESRD betegek gyakrabban estek át endovaszkuláris megközelítésen (52,7% vs 37,3%, P < 0,001). A CKD stádium szerint rétegzett további kiindulási beteg- és műtéti jellemzők összehasonlítása az 1. táblázatban látható.

1. ábra. A befogadási és kizárási kritériumokat ábrázoló konzorci diagram
1. táblázat Az akut végtagi ischaemia miatt revaszkularizáción átesett betegek jellemzői CKD stádium szerint rétegezve
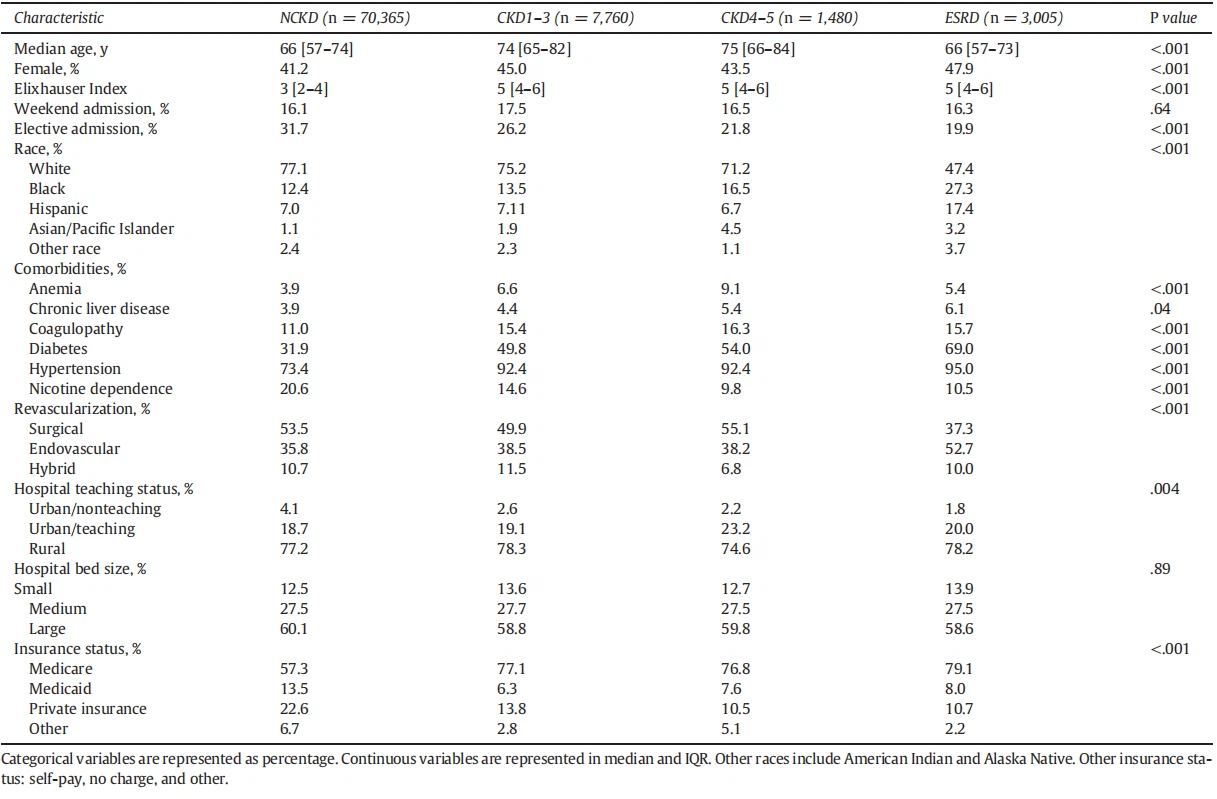
Kiigazítatlan eredmények a veseelégtelenség foka szerint rétegezve. Az NCKD-hez képest a kórházi halálozási arányok szignifikánsan magasabbak voltak a CKD1–3 (6,1%), CKD4–5 (10,1%) és az ESRD (12,6%) kohorszokban (2. táblázat). Míg a műtéti bypass-on átesett betegek akut graft elzáródásának általános aránya 17,9% volt, e szövődmény arányában nem volt különbségCKD szakaszai. Másokhoz képest az ESRD-ben szenvedőknél volt a legmagasabb az alsó végtag amputáció (22,5%) és a MAE (46,4%) korrigálás nélküli aránya. Továbbá a tartózkodás időtartama, az index kórházi kezelési költség és a nem otthonról történő elbocsátások aránya fokozatosan nőtt a CKD előrehaladtával. Az NCKD-hez képest az ESRD mutatta a legnagyobb különbséget a LOS (10 vs 5 nap, P < 0,001) és a kórházi kezelési költségek indexében (43 USD,000 vs. 28 USD,000, P < 0,001).

Kockázattal korrigált hatásaVeseműködési zavartovábbKlinikai eredményekés az erőforrás-használat. Többváltozós vegyes regressziós modelleket fejlesztettek ki, hogy figyelembe vegyék a csoportok közötti különbségeket, és azonosítsák a kovariánsok független asszociációit az érdeklődésre számot tartó eredményekkel. A kockázat kiigazítása után csak az ESRD maradt összefüggésben szignifikánsan megnövekedett mortalitási esélyekkel (AOR 3,10, 95% CI 2,28–4,22, ref: NCKD). Amint a 3. táblázat mutatja, számos egyéb, a halálozási esélyek növekedésével összefüggő tényező az életkor előrehaladása, a nem szelektív felvétel, a női nem és a kiválasztott társbetegségek voltak. Ezenkívül a koagulopátia, a szívelégtelenség és a májbetegség számos olyan, korábban fennálló állapot között szerepelt, amelyek a halálozási esélyek megnövekedésével jártak (2. táblázat).
2. táblázat Kiigazítatlan eredmények revaszkularizációt követően akut végtagi ischaemia miatt CKD-stádium szerint

Végstádiumú vesebetegség(AOR 1,99, 95% CI 1,59–2,48), de nem a CKD1–3 és a CKD4–5, összefüggésbe hozták a revascularisatiót követő alsó végtag amputáció megnövekedett esélyével (2. ábra). Az NCKD-vel összehasonlítva a CKD4–5 (AOR 1,55, 95% CI 1,18–2.{74}}3) és az ESRD (AOR 1,64, 95% CI 1,35–2.{27}}) nagyobb eséllyel járt MAE (3. ábra). A CKD előrehaladása a LOS fokozatos növekedésével járt (4. ábra, A). A LOS legnagyobb növekedését az ESRD betegek körében figyelték meg ({{30}},6 nap, 95% CI 3,8–5,3, ref: NCKD). Az NCKD-hez viszonyítva CKD4–5 (+7,9 USD00, 95% CI 3,200–12 600) és ESRD (+18 100 USD, 95% CI 14 700–21 500) szignifikánsan megnövekedett LOS-sel társultak a betegek szintjén (4. ábra, B). Ezen túlmenően a CKD4–5 (AOR 1,47, 95% CI 1,08–2,01, ref: NCKD) és ESRD (AOR 2,17, 95% CI 1,73–2,72, ref: NCKD) betegek nagyobb eséllyel engedtek el egy gondozási intézménybe vagy otthon. egészség (4. táblázat). Ezenkívül az elektív felvételhez képest a nem szelektív felvétel szignifikánsan összefüggött a halálozási esélyekkel, a végtagamputációval, a MAE-vel, az index kórházi erőforrás-kihasználással és a nem otthoni elbocsátással (4. kiegészítő táblázat). Az endovaszkuláris megközelítés szignifikánsan alacsonyabb mortalitási esélyt (AOR 0,28, 95% CI 0,14–0,57) és MAE (AOR 0,59, 95% CI 0,38–0,92) eredményezett azoknál az ESRD betegeknél, akiknél a műtéti megközelítést referenciaként alkalmazták (7. kiegészítő táblázat).
3. táblázat Az alsó végtagi akut végtagi ischaemia miatt revaszkularizáción átesett betegek mortalitásával és amputációjával kapcsolatos tényezők







